
Новости
Эксперты предсказали сокращение числа больниц до уровня 1913 года
Оптимизация здравоохранения привела к массовому закрытию больниц в России и к падению качества медицинской помощи, утверждают эксперты. В 2020 году страна по количеству больниц может достигнуть уровня Российской империи.

Больницы Российской империи
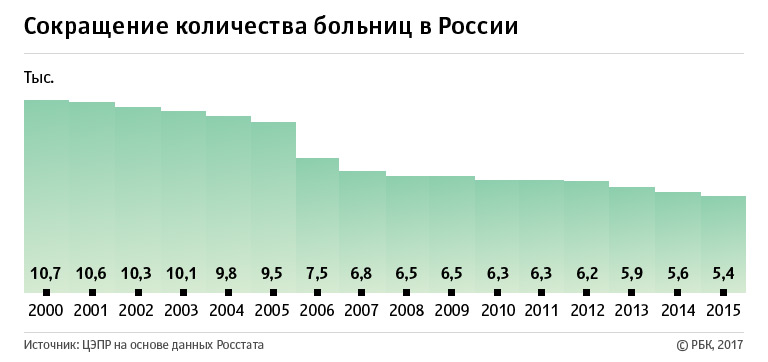
В 2000—2015 годах количество больниц в России сократилось в два раза — с 10,7 тыс. до 5,4 тыс. подсчитали эксперты Центра экономических и политических реформ (ЦЭПР) на основании данных Росстата (копия исследования ЦЭПР есть в распоряжении РБК.) В своем докладе «Здравоохранение. Оптимизация российской системы здравоохранения в действии» специалисты отмечают, что если власти продолжат закрывать больницы такими темпами (353 больницы в год), к 2020 году количество медучреждений в стране достигнет 3 тыс., то есть уровня Российской империи в 1913 году.
Реформа здравоохранения началась в 2010 году, когда был принят закон об обязательном медицинском страховании, напомнил РБК директор НИИ организации здравоохранения при департаменте здравоохранения Москвы Давид
Она заключалась в оптимизации расходов за счет закрытия неэффективных больниц и расширения использования высокотехнологичных медучреждений.
Авторы доклада объяснили, что взяли 15 лет как период, когда у власти был Владимир Путин, включая его премьерский срок. Кроме того, активное реформирование и оптимизация здравоохранения началось еще в 2003—2005 годах, что видно из статистики по количеству больниц и поликлиник.
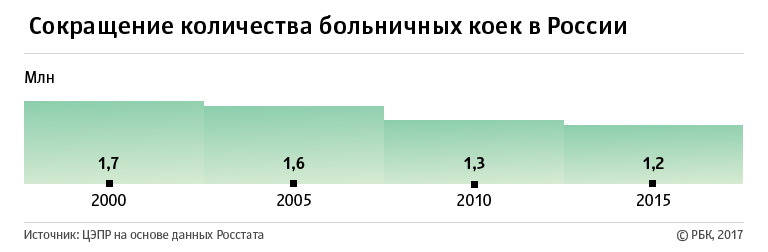
Вслед за больницами за 15 лет сократилось и количество больничных коек. В среднем их число уменьшилось на 27,5% — до 1,2 млн, подсчитали в ЦЭПР. В сельской местности сокращение мест заметнее — почти 40%. Эти данные подтверждает директор Фонда независимого мониторинга «Здоровье» Эдуард Гаврилов. По его словам, только с 2013 года мест в больницах стало меньше на 100 тыс.
Количество больниц и коек уменьшается, соглашается
Маневр не в пользу поликлиник
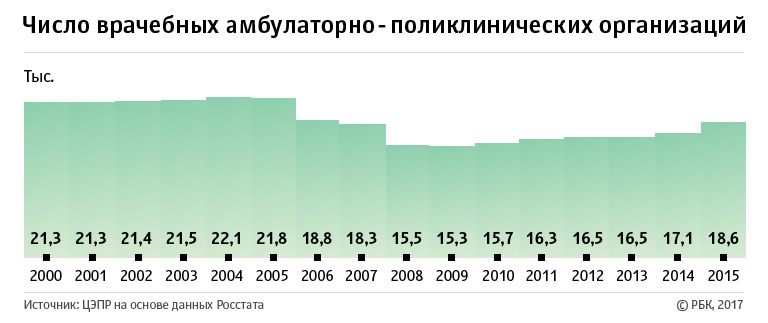
Тенденцию сокращения количества больниц и коек можно было бы оправдать перераспределением ресурсов на уровень поликлиник, указывают в ЦЭПР, но в России закрываются и они. Их количество за период 2000—2015 годов сократилось на 12,7% — до 18,6 тыс. учреждений, а нагрузка возросла с 166 человек в день в 2000 году до 208 человек. «Декларируемого маневра по переносу нагрузки и ресурсов с больниц на поликлиники так и не произошло — ситуация осложнилась как в области стационарного, так и амбулаторного лечения», — делают вывод авторы доклада.
В своем докладе ЦЭПР ссылается и на результаты проверки оптимизации здравоохранения Счетной палатой, по итогам которой эксперты пришли к выводу, что реформа привела к снижению доступности услуг.
Как замечают в ЦЭПР, за 2000−2015 годы увеличилась заболеваемость населения: осложнения при беременности и родах увеличились на 39,1%, выявленные новообразования — на 35,7%, заболевания системы кровообращения — на 82,5%.
Доступность медицинской помощи в регионах эксперты проверили лично. Авторы доклада попробовали записаться к терапевту в небольшом российском городе, например, в Рыбинске Ярославской области. Если бы они были настоящими пациентами, приема врача им пришлось бы ждать 21 день. Кроме того, указывают эксперты, в больницах нет ряда лекарств: анальгина, феназепама, аскорбиновой кислоты и т. д.
Нельзя ориентироваться на данные по заболеваемости населения как на показатели ухудшения состояния здравоохранения в России, уверен
Деньги на уровне фастфуда
Отсутствие лекарств в больницах отражает другую проблему в российском здравоохранении — его недофинансированность, пишут эксперты. Правительство постоянно заявляет о росте расходов на здравоохранение, но с учетом инфляции эти расходы, наоборот, падают. ЦЭПР ссылается на анализ бюджета Федерального фонда обязательного медицинского страхования. Эксперты подсчитали, что реальные расходы в 2017 году снизятся на 6% в сопоставимых с 2015 годом ценах.
Обратили внимание авторы доклада и на оплату труда медперсонала. За час работы врач с учетом всех переработок получает 140 руб., а медработники среднего и младшего звена — 82 и 72 руб. соответственно. «Оплата труда врача в час сравнима, например, с часовой ставкой рядового сотрудника сети фастфуда “Макдоналдс” (около 138 руб.). Администратор кафе данной сети получает уже порядка 160 руб. в час, то есть больше квалифицированного врача с высшим образованием», — замечают в ЦЭПРе. По результатам опроса фонда «Здоровье», проведенного среди 7,5 тыс. врачей из 84 регионов России в феврале 2017 года, около половины медиков зарабатывают на одну ставку менее 20 тыс. руб. в месяц, рассказал РБК Гаврилов.
Тарифы ОМС не покрывают реальных затрат на оказание медицинской помощи, указывают в ЦЭПРе.
Например, базовый анализ крови стоит около 300 руб., тогда как по ОМС поликлиники получают за него в среднем 70–100 руб.
Из-за этого растет объем платных услуг: так, с 2005 по 2014 год он увеличился с 109,8 млрд до 474,4 млрд руб.
Сама система страховой медицины неэффективна в России, резюмируют авторы доклада. С учетом протяженной и малонаселенной территории нельзя привязывать деньги к количеству пациентов — это приводит к недофинансированию и «неизбежной деградации медицины в небольших городах и на селе». «Необходимо ставить вопрос о реформе страховой медицины, с частичным возвращением к действовавшим ранее в СССР принципам формирования и финансирования медицинской сети», — делают вывод эксперты.
РБК ожидает ответа от Министерства здравоохранения.
***
Мнение экспертов
Евгений Паперный :
Правильнее говорить об уменьшении коечного фонда не до “показателей 1913 года”, а до мировых значений.
Степенные советские доктора любили такой подход: “Ну вы ложитесь в больницу, мы вас пообследуем”. Неторопливо, за неделю, сделать анализы, на вторую неделю как-нибудь полечить, ещё недельку “понаблюдать”. Эта схема, продиктованная советским неумением считать деньги и уважать чужое время, до сих пор крепко сидит у нас в голове.
Во всем же мире считают, что нечего прохлаждаться на больничной койке. Время - деньги, лечить надо быстро, интенсивно и экономно. Операционные разрезы становятся меньше, лекарства - эффективнее, методики лечения предусматривают, что пациента надо поскорей поставить на ноги и вернуть в обычную жизнь, не подвергая его риску внутрибольничных инфекций или потери работы.
Александр Саверский :
Обе стороны дискуссии не объективны, к сожалению.
Койки снижаются - это факт, но это ни плохо и не хорошо, если не знать всего остального. Технологии меняют мир, и здравоохранение, в частности.
Если появились таблетки, позволяющие избежать инсульта, то койки и должны сокращаться. Вопрос в том, так это или не так. А тут как раз выясняется, что таблетки от инсульта амбулаторно не очень-то и доступны и амбулаторная помощь тоже не усилилась. При этом вырос частный сегмент - в Москве это видно не вооруженным глазом, и получается, что сокращенные койки просто переехали в частный сектор, но государство их там не считает.
То, что увеличился оборот койки - это тоже ни хорошо и не плохо, если он увеличился за счет административных решений, а не за счет научных расчетов, потому что это привело к жалобам пациентов на раннюю выписку, и что это дало? Опять рост частного сектора, потому что в отличие от нашей системы, за рубежом организован послебольничный уход за пациентами на дому, а у нас часто никакого нет. Так что восстановление проходит тяжелее и наверняка чаще дает рецидивы, которые тоже ложатся на систему, но она и этого не считает.
Все, что я сказал, требует научного планирования, а не размахивания фрагментами мозаики каждый в своих интересах. Хотя, по существу, Э. Гаврилов прав в главном: помощь стала менее доступна, и этому есть главный критерий, кроме жалоб людей: рост платных услуг и частного сектора.
источник : www.rbc.ru




